درک وضوح تصویر در تصویربرداری دیجیتال دندانپزشکی
وضوح تصویر چیست و چرا در تصویربرداری تشخیصی اهمیت دارد؟
نقش وضوح تصویر در تشخیص بالینی
در تصویربرداری دیجیتال دندانپزشکی، وضوح یک کالای لوکس نیست - بلکه یک ضرورت بالینی است. وضوح بالای تصویر، پزشکان را قادر میسازد تا ویژگیهای آناتومیک ریز، مانند ضایعات پوسیدگی اولیه، تحلیل استخوان پریودنتال یا ساختارهای اندودنتیک ظریف را تشخیص دهند. یک تصویر ارزشمند از نظر تشخیصی، به توانایی تمایز بین سایههای خاکستری با تغییرات ظریف بستگی دارد. بدون وضوح کافی، آسیبشناسی میتواند از دید پنهان شود.
چگونه تاری تصویر بر دقت و تفسیر رادیوگرافی دندان تأثیر میگذارد؟
تاری مانند حجابی روی دادههای حیاتی عمل میکند. لبهها را مبهم میکند، کنتراست را کاهش میدهد و ترسیم آناتومیک را مختل میکند. این کاهش وضوح میتواند منجر به ابهام تشخیصی شود و پزشکان را مجبور کند به جای مشاهده، به استنتاج تکیه کنند. عدم دقت در اینجا میتواند منجر به درمان بیش از حد یا نادیده گرفتن آسیبشناسی شود - که هر دو به طرق مختلف پرهزینه هستند.
چرا وضوح در تصویربرداری داخل دهانی و ساختارهای کوچک بسیار مهمتر میشود؟
هرچه میدان دید کوچکتر باشد، نیاز به دقت بصری بیشتر است. تصویربرداری داخل دهانی - به ویژه در تشخیصهای کودکان، اندودنتیکس و قدامی - نیاز به جزئیات استثنایی دارد. انحراف حتی نیم میلیمتر میتواند به معنای تفاوت بین یک ریشه سالم و یک آبسه پریاپیکال از دست رفته باشد. برای تصویربرداری از ساختارهای کوچک، وضوح اختیاری نیست - بلکه اساسی است.
چه اتفاقی با اشعه ایکس با دوز پایین میافتد؟
بده بستان بین دوز تابش و کیفیت تصویر
متخصصان دندانپزشکی با یک اقدام متعادلسازی مداوم روبرو هستند: به حداقل رساندن قرار گرفتن در معرض اشعه و در عین حال به حداکثر رساندن بازده تشخیصی. پروتکلهای دوز پایین از این اقدام متعادلسازی پدیدار شدند که هدف آنها پایبندی به اصول ALARA ("تا حد امکان کم و منطقی") و در عین حال ارائه تصاویر قابل استفاده است. با این حال، این کار هزینهای دارد.
تصورات غلط رایج در مورد ایمنی در برابر تشعشع در مقابل عملکرد تصویر
یک فرض غالب وجود دارد که هرگونه کاهش دوز ذاتاً خوب است. اما به حداقل رساندن شدید میتواند اثربخشی تشخیصی را کاهش دهد. یک تصویر با نوردهی کم میتواند خطرناکتر از یک دوز کمی بالاتر باشد - میتواند آسیبشناسی اولیه را از دست بدهد و منجر به تأخیر در درمان یا پیشرفت بیماری شود.
فشارهای نظارتی و ایمنی بیمار برای کاهش مواجهه
با افزایش آگاهی از خطرات تشعشعات، هم نهادهای نظارتی و هم بیماران برای کاهش مواجهه با این تشعشعات تلاش میکنند. این امر تقاضا برای سیستمهای با دوز پایین را افزایش داده است، اغلب بدون درک موازی از عواقب فنی آن. نتیجه، افزایش فشار بر سیستمهای تصویربرداری برای انجام کارهای بیشتر با دوز کمتر است - که اغلب محدودیتهای سیستم را آشکار میکند.
چگونه تنظیمات دوز پایین بر عملکرد حسگر تأثیر میگذارد
علم نسبت سیگنال به نویز (SNR) در رادیوگرافی دیجیتال
در هسته کیفیت تصویربرداری، نسبت سیگنال به نویز قرار دارد. در سناریوهای با دوز پایین، تعداد فوتونهای اشعه ایکس که به حسگر میرسند، کاهش مییابد. فوتونهای کمتر به معنای قدرت سیگنال پایینتر هستند، در حالی که نویز الکترونیکی ثابت میماند. نتیجه، SNR ضعیف است که به صورت تاری یا بافت دانهدار و برف مانند روی تصویر ظاهر میشود.
چگونه فوتونهای کمتر به معنای دادههای کمتر برای ساخت تصویر هستند؟
تصویربرداری یک فرآیند مبتنی بر داده است. با تعداد فوتونهای کمتر ثبت شده، پردازنده تصویر اطلاعات خام کمتری برای ساخت یک خروجی بصری منسجم دارد. این امر نرمافزار را مجبور به درونیابی، هموارسازی یا برونیابی میکند - تکنیکهایی که ذاتاً وضوح تصویر را کاهش میدهند و ممکن است مصنوعات ایجاد کنند.
علائم بالینی نوردهی ناکافی: تاری، دانه دانه بودن و آسیب شناسی از دست رفته
کمبود نور همیشه برای چشم غیرمتخصص آشکار نیست، اما نشانههای آن وجود دارد: حاشیههای مبهم، کنتراست ناهموار، بافتهای لکهدار و نقاط کور تشخیصی. در بدترین حالت، پوسیدگیهای اولیه، شکستگیهای ریشه یا تغییرات استخوان حاشیهای میتوانند تا زمانی که شدیدتر نشوند - و درمان آنها دشوارتر شود - تشخیص داده نشوند.
همه حسگرها یکسان ساخته نشدهاند
چگونه محدوده دینامیکی و حساسیت در انواع حسگرها متفاوت است
محدوده دینامیکی - توانایی حسگر در ثبت همزمان مناطق تاریک و روشن - زمانی که فوتون در دسترس کم است، بسیار مهم است. حسگرهای با حساسیت بالاتر، کنتراست و جزئیات تصویر را حتی در نوردهی کمتر از حد مطلوب حفظ میکنند. حسگرهای CMOS با معماری پیکسل پیشرفته اکنون به محدوده دینامیکی که قبلاً منحصر به CCDها بود، نزدیک میشوند، اما همه واحدهای CMOS به طور یکسان ساخته نمیشوند.
چرا برخی حسگرها دوز پایین را بهتر از بقیه مدیریت میکنند؟
عامل تمایز اغلب در راندمان کوانتومی نهفته است - اینکه یک حسگر چقدر مؤثر فوتونهای ورودی را به یک سیگنال الکتریکی قابل استفاده تبدیل میکند. حسگرهایی با راندمان بالاتر و نویز ذاتی کمتر، وضوح را حتی در دوزهای پایین حفظ میکنند. الگوریتمهای پردازش تصویر اختصاصی و فناوریهای کاهش نویز نیز به برخی مدلها، به ویژه در سناریوهای چالشبرانگیز، برتری میدهند.
نقش اندازه حسگر و معماری پیکسل
چگونه اندازه و چیدمان پیکسل بر وضوح مکانی تأثیر میگذارد
پیکسلهای کوچکتر جزئیات دقیقتری را ثبت میکنند، اما فوتونهای کمتری را نیز در واحد سطح جمعآوری میکنند - که باعث افزایش نویز در شرایط با دوز پایین میشود. پیکسلهای بزرگتر حساسیت را بهبود میبخشند اما وضوح را کاهش میدهند. حسگر ایدهآل، تعادلی بین اندازه پیکسل و هندسه طرح ایجاد میکند و اغلب از میکرولنزها یا عوامل پرکننده بهبود یافته برای بهینهسازی جذب فوتون استفاده میکند.
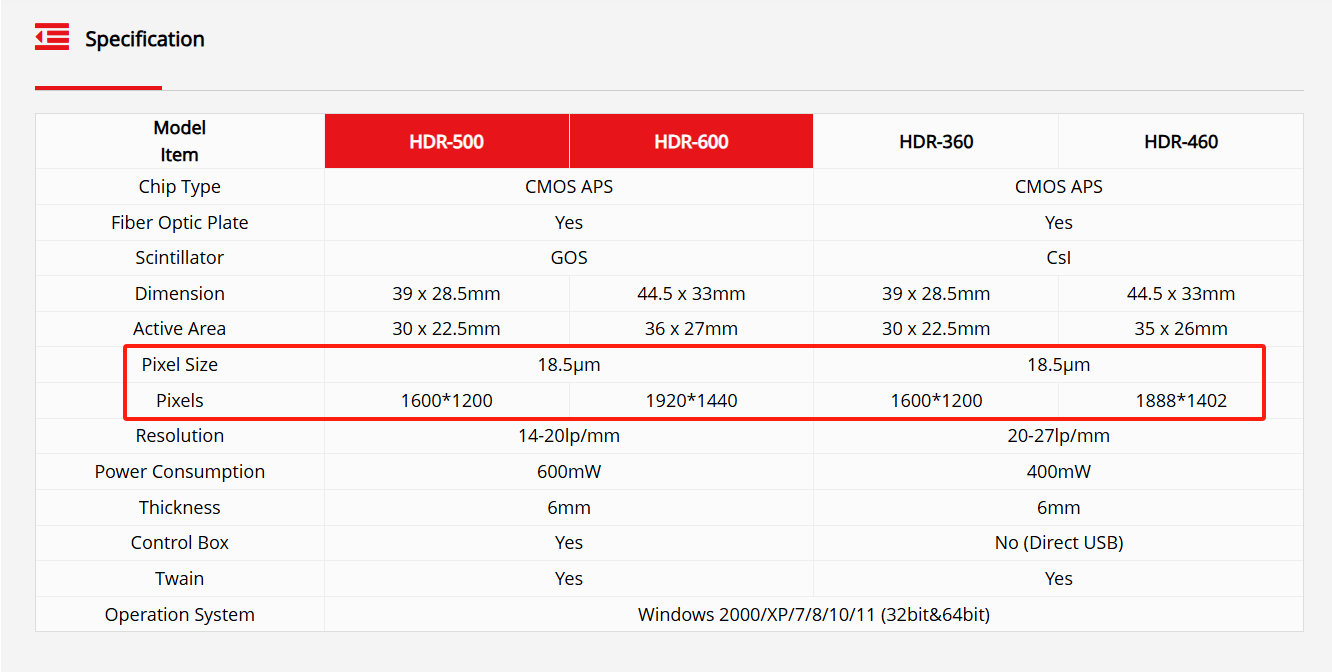
Oحسگرهای شما طوری مهندسی شدهاند که دقیقاً به این تعادل دست یابند.با اندازه پیکسل بهینه شده از۱۸.۵ میکرومتر، آنها هم حساسیت بالا و هم وضوح مکانی خوبی را ارائه میدهند - که تصویربرداری واضح را حتی در شرایط تابش کم تضمین میکند. همراه با پیکربندیهای حسگر سفارشی مانند۱۶۰۰×۱۲۰۰،۱۹۲۰×۱۴۴۰، و۱۸۸۸×۱۴۰۲این معماری، تشخیص دقیق را در طیف وسیعی از موارد استفاده بالینی، بدون افت کیفیت تصویر در دوزهای پایین، پشتیبانی میکند.
تفاوتهای «سطح میکرون» واقعاً برای پزشکان چه معنایی دارد؟
وسوسهانگیز است که اختلاف ۱ تا ۲ میکرون را ناچیز بدانیم. با این حال، در یک زمینه تشخیصی، این افزایشهای کوچک میتوانند مرز بین مشاهده یک ریزترک و عدم مشاهده کامل آن را تعیین کنند. اصلاحات در مقیاس میکرون اغلب به دقت بالینی معناداری تبدیل میشوند، به خصوص در برنامهریزی ترمیمی و ارزیابیهای کانال ریشه.
تأثیر پنهان نویز داخلی و راندمان تبدیل
حتی با اندازه پیکسل بهینه، نویز الکتریکی داخلی میتواند وضوح را خراب کند. تبدیل آنالوگ به دیجیتال (ADC) ضعیف، نویز حرارتی یا محافظ غیربهینه میتواند تصویر نهایی را خراب کند. ممکن است در برگه اطلاعات فنی یک حسگر این عوامل ذکر نشده باشند، اما در استفاده واقعی، این عوامل به سرعت آشکار میشوند.
وقتی تاری فقط به دوز مربوط نمیشود
کالیبراسیون ضعیف، تجهیزات قدیمی و سایر مشکلات فنی
حسگرها با گذشت زمان، درست مانند هر فناوری دیگری، دچار افت کیفیت میشوند. فرسودگی، قرار گرفتن در معرض رطوبت یا چرخههای مکرر استریلیزاسیون میتواند پاسخگویی حسگر را تغییر دهد. علاوه بر این، عدم تطابق میانافزار یا درایورهای قدیمی میتوانند عملکرد را مختل کنند. کالیبراسیون روتین برای حفظ وضوح مداوم و از بین بردن تاری غیرمرتبط با دوز ضروری است.
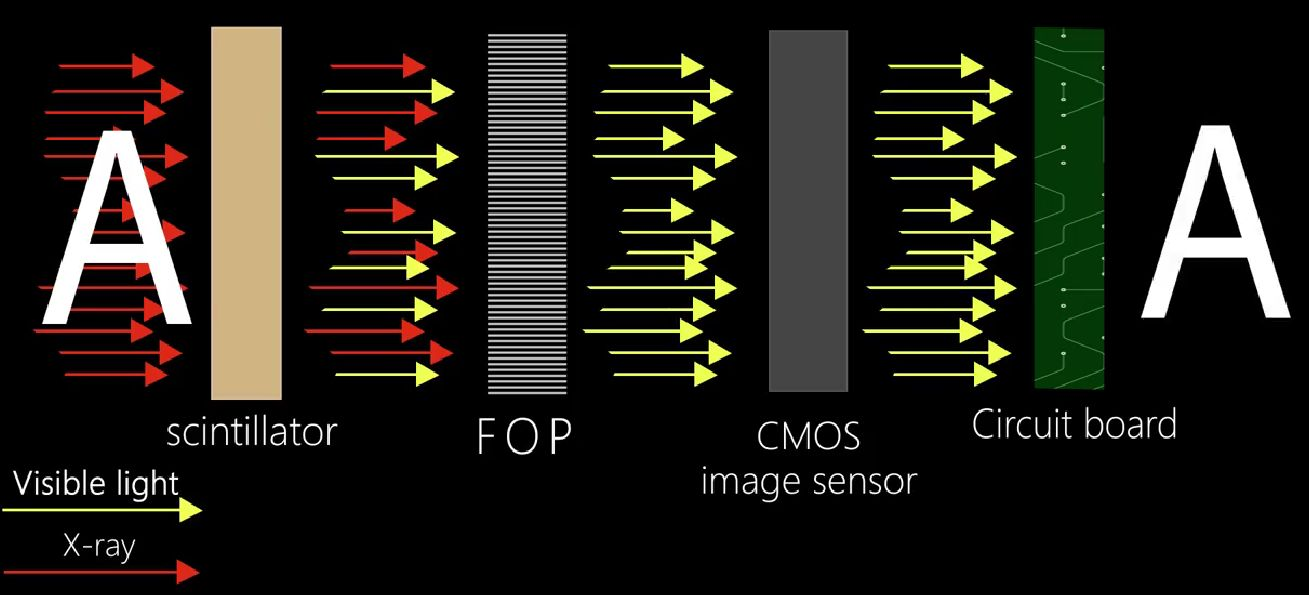
برای مقابله با این چالشهای بلندمدت، حسگرهای ما به یک صفحه فیبر نوری داخلی (FOP) مجهز شدهاند که به عنوان یک مانع محافظ در برابر تابش اشعه ایکس باقیمانده عمل میکند.با فیلتر کردن پرتوهای پرانرژی که معمولاً در فرسایش حسگر داخلی نقش دارند، FOP نه تنها آسیبهای ناشی از تابش را کاهش میدهد، بلکه طول عمر عملیاتی دستگاه را نیز به طور قابل توجهی افزایش میدهد - و به حفظ وضوح و قابلیت اطمینان در طول زمان کمک میکند.
اهمیت کالیبراسیون منظم حسگر و بهروزرسانی نرمافزار
کالیبراسیون، پاسخ حسگر را با سطوح نوردهی در دنیای واقعی هماهنگ میکند. بدون آن، حتی یک حسگر خوشساخت نیز میتواند عملکرد ضعیفی داشته باشد. به همین ترتیب، نرمافزار تصویربرداری برای تفسیر بهتر سیگنالهای حسگر و اصلاح نویز تکامل مییابد. نادیده گرفتن بهروزرسانیها میتواند به معنای تکیه بر پروتکلهای پردازش قدیمی باشد - که عملاً قابلیتهای یک حسگر مدرن را تضعیف میکند.
سهلانگاریهای رایج در نگهداری که میتوانند وضوح تصویر را کاهش دهند
لنزهای کثیف، حسگرهای نامناسب نگهداری شده و کابلهای بدون محافظ میتوانند باعث ایجاد آرتیفکتهای قابل اجتناب شوند. حتی پیچ خوردگی کابل میتواند بر انتقال دادهها تأثیر بگذارد و خروجی تصویر را به طور نامحسوس کاهش دهد. بازرسیهای معمول و پروتکلهای بهداشتی اولیه میتوانند در محافظت از یکپارچگی تشخیصی بسیار مؤثر باشند.
موقعیتیابی، حرکت و خطای انسانی
تأثیر حرکت بیمار بر وضوح دوز پایین
حتی تغییرات جزئی در طول نوردهی میتواند جزئیات دقیق را محو کند. در دوزهای پایین، که در آن تصویربرداری به از دست دادن سیگنال حساستر است، حاشیه خطا به طور چشمگیری کاهش مییابد. بیماران کودک و سالمند به ویژه مستعد حرکت هستند و این امر مستلزم اقدامات احتیاطی بیشتری است.
تکنیک اپراتور: چگونه قرارگیری حسگر بر دقت تصویر تأثیر میگذارد
زاویه، فشار و موقعیت حسگر، همگی بر هندسه تصویر تأثیر میگذارند. یک حسگر که به طور نامناسب تنظیم شده باشد، میتواند باعث اعوجاج، کشیدگی یا سایه شود - اثراتی که در تنظیمات دوز پایین برجسته میشوند. تکنیک باتجربه همچنان یک اقدام متقابل کلیدی برای محدودیتهای دوز پایین است.
نکاتی برای به حداقل رساندن علل تاری تصویر ناشی از کاربر
از بایت بلاکها برای تثبیت موقعیت استفاده کنید. برای کاهش حرکت بیمار، به او اطمینان خاطر کلامی و نشانههای تنفسی بدهید. مطمئن شوید که تنظیمات نرمافزار با حسگر مورد استفاده مطابقت دارد. چنین مداخلات سادهای میتواند به طور چشمگیری ثبات تصویر را افزایش دهد، به خصوص در مطبهای با حجم کاری بالا.
انتخاب ابزارهای مناسب برای کار
در حسگری که برای عملکرد با دوز پایین ساخته شده است، به دنبال چه چیزی باشیم؟
حساسیت بالا، معماری کمنویز و پردازش سیگنال قوی باید در صدر فهرست قرار گیرند. فراتر از مشخصات، به دنبال نمونههای تصویر دنیای واقعی در سطوح مختلف نوردهی باشید. مدلهای پیشرفته شامل الگوریتمهای هوشمندی هستند که در زمان واقعی با تغییرات نوردهی سازگار میشوند و به طور خودکار وضوح را بهینه میکنند.
حسگرهایی با محدوده دینامیکی وسیع، به ویژه سودمند هستند.این قابلیت به سیستم اجازه میدهد تا هر دو نوع پرتوگیری با دوز کم و زیاد را با کیفیت تصویر ثابت مدیریت کند، احتمال تصویربرداری مجدد را به حداقل برساند و اصطکاک گردش کار بالینی را کاهش دهد. این حسگرها با تطبیق شرایط تصویربرداری متغیر، صرف نظر از تنظیمات دوز، به تضمین تصاویر با وضوح بالا و از نظر تشخیصی مفید کمک میکنند.
محدوده دینامیکی وسیع حسگر Handy Medical، تصاویر واضح و با کیفیتی را در هر دو دوز پایین و بالا فراهم میکند و به کلینیکها کمک میکند تا ضایعات فیلم را کاهش داده و دقت تشخیص را افزایش دهند.
مطالعات موردی یا تصاویر آزمایشی: چگونه عملکرد حسگر را در شرایط واقعی ارزیابی کنیم
قبل از سرمایهگذاری، تصاویر آزمایشی گرفته شده با تنظیمات دوز کاهش یافته را درخواست کنید. وضوح را در نواحی دشوار برای تصویربرداری - آپکسها، فضاهای بین دندانی یا ناحیه مولار فک پایین - مقایسه کنید. یک حسگر خوب باید در سناریوهای متغیر، نه فقط در محیطهای آزمایش ایدهآل، دقت خود را حفظ کند.
متعادل کردن کاهش دوز با اطمینان تشخیصی
چه زمانی استفاده از دوز استاندارد به جای حالتهای دوز بسیار پایین ارزش دارد؟
برخی موارد نیاز به دقت بیشتری نسبت به احتیاط دارند. ارزیابیهای قبل از جراحی، تشخیصهای اندودنتیک یا شکستگیهای مشکوک اغلب تصویربرداری با دوز استاندارد را ایجاب میکنند. اعمال پروتکلهای بسیار پایین به طور کلی میتواند مراقبت از بیمار را به خطر بیندازد. استراتژی دوز باید متناسب با شرایط باشد، نه جزماندیشانه.
چگونه تنظیمات دوز را با توجه به پروفایل بیمار و سناریوهای بالینی تنظیم کنیم
از سن، آناتومی و اهداف بالینی به عنوان راهنما استفاده کنید. یک مراجعه روتین در یک بزرگسال سالم ممکن است دوز کمتری را تحمل کند؛ یک کودک علامتدار با دندانهای آسیای در حال رویش ممکن است تحمل نکند. شخصیسازی پویای دوز - با پشتیبانی پروتکلهای از پیش تعیینشده - در شیوههای مدرن به طور فزایندهای رایج است.
آموزش بیماران: برقراری تعادل ایمنی-وضوح به صورت حرفهای
بیماران اغلب «تابش کمتر» را معادل مراقبت بهتر میدانند. پزشکان باید این مکالمه را تغییر دهند: «ما میزان مواجهه را به حداقل میرسانیم، اما تشخیص دقیق را در اولویت قرار میدهیم.» توضیحات شفاف و بدون اصطلاحات تخصصی، اعتماد و درک را تقویت میکند - به خصوص زمانی که انتخاب تصویربرداری با دوز بالاتر، مسیر امنتری است.
بهینهسازی عملکرد شما برای نسل بعدی تصویربرداری
بهروزرسانی پروتکلها برای نتایج بهتر با دوز پایین
تصویربرداری مدرن نیازمند پروتکلهای مدرن است. به طور منظم نتایج تصویربرداری را بررسی کنید، دستگاهها را کالیبره کنید و دستورالعملهای نوردهی را بهروزرسانی کنید تا با قابلیتهای در حال تکامل تجهیزات شما مطابقت داشته باشند. بهبود مداوم تضمین میکند که بیماران از ایمنی و دقت بهرهمند شوند.
آموزش کارکنان و آموزش بیمار به عنوان مزایای استراتژیک
فناوری به اندازه اپراتور آن خوب است. روی آموزش مداوم و آموزش فنی برای تیم خود سرمایهگذاری کنید. یک کادر با اعتماد به نفس و آگاه نه تنها تصاویر بهتری ارائه میدهد، بلکه اعتماد بیمار را نیز جلب کرده و تعداد دفعات عکسبرداری مجدد را کاهش میدهد.
سرمایهگذاری روی طول عمر: چگونه گردش کار تشخیصی خود را برای آینده تضمین کنید
همزمان با تکامل سیستمهای تصویربرداری، زیرساخت شما نیز باید تکامل یابد. نرمافزارهای مقیاسپذیر، سختافزارهای ماژولار و فروشندگانی را انتخاب کنید که نقشه راه روشنی برای نوآوری دارند. آیندهنگری به معنای دنبال کردن روندها نیست - بلکه به معنای انتخابهای آگاهانه و سنجیدهای است که وضوح، انطباق و تعالی بالینی را حفظ میکنند.
زمان ارسال: مه-09-2025